Открытие групп крови более ста лет назад стало настоящим прорывом в медицине. До этого момента считалось, что кровь всех людей идентична. Врачи могли лишь наблюдать, как несовместимые переливания приводит к смерти пациентов, не имея ни малейшего представления о причинах этого явления. Что такое группа крови, зачем ее знать, как она влияет на здоровье, передается ли по наследству, и может ли меняться, расскажет корреспондент 024.by.
 Фото носит иллюстративный характер
Фото носит иллюстративный характер
Австрийский врач Карл Ландштейнер обнаружил, что эритроциты (красные кровяные тельца) одних людей склеиваются при смешивании с сывороткой крови других. Проведя множество экспериментов, он установил, что кровь людей может быть разделена на несколько различных групп. Так родилась система АВО, принесшая Ландштейнеру Нобелевскую премию.
Суть открытия заключалась в том, что на поверхности эритроцитов присутствуют специфические белки – антигены. Система АВО включает три основных антигена: А, В и отсутствие антигенов (обозначается как 0). В зависимости от сочетания этих антигенов, кровь человека относится к одной из четырех групп: А (2), В (3), АВ (4) или 0 (1).
Только в 1910 году ученые установили факт наследования групп крови, но механизм этого процесса оставался загадкой. Решение этой головоломки нашлось в 1924 году благодаря немецкому математику Феликсу Бернштейну, который разработал «Трехаллельную модель наследования». Она объяснила наследование групп крови и предоставила инструмент для анализа родственных связей.
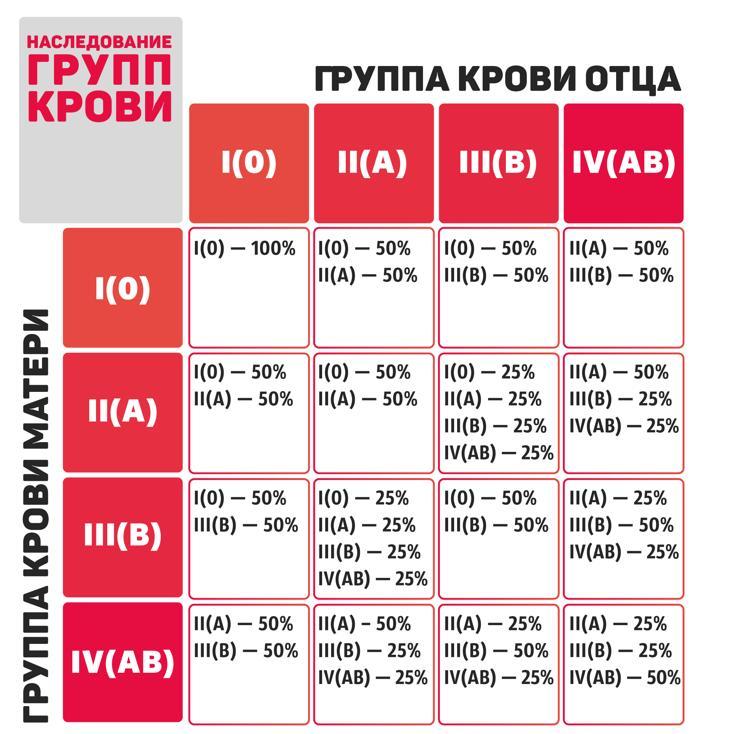
Мы получаем по одному гену, определяющему группу крови, от каждого родителя. Они могут быть вариантом гена А, В или 0. Например, если ребенок унаследует ген А от одного родителя и ген 0 от другого, его группа крови будет А. Если он унаследует ген А от одного родителя и ген В от другого, его группа крови будет зависеть от того, какой ген является доминантным (в данном случае, оба гена А и В являются кодоминантными, и группа крови будет АВ).
Знание группы крови стало жизненно важным для проведения безопасных переливаний. Если переливается несовместимая кровь, антигены реципиента (того, кому переливают кровь) распознают чужеродные антигены донора как угрозу и начинают активно атаковать их. Это означает, что человек с группой крови А будет иметь в плазме крови антитела против антигена В, а человек с группой крови В – антитела против антигена А.
Группа крови АВ является уникальной. Люди с этой группой не имеют антител ни к антигену А, ни к антигену В. Это делает их универсальными реципиентами: им можно перелить кровь любой группы. Напротив, люди с группой крови О не имеют на своих эритроцитах ни антигена А, ни антигена В, но зато их плазма содержит антитела как к А, так и к В. Это делает их кровь универсальным донорским материалом: ее можно перелить людям с любой группой. Однако, сами они могут получать кровь только от доноров с группой О.
Если сделать переливание несовместимой группы, это приведет к агглютинации – склеиванию эритроцитов, закупорке сосудов, разрушению красных кровяных телец и, как следствие, к крайне тяжелым последствиям для организма, вплоть до смертельного исхода. На практике учитываются еще и другие факторы, например, резус-фактор, чтобы обеспечить абсолютную безопасность процедуры переливания.
Это еще один важный компонент системы групп крови, обнаруженный около шестидесяти лет назад. Резус-фактор (Rh) представляет собой белок, расположенный на поверхности эритроцитов. Примерно у 85% населения он присутствует, и их кровь считается резус-положительной (Rh+). Остальные 15% не имеют этого белка на поверхности эритроцитов, и их кровь – резус-отрицательная (Rh-).
Знание резус-фактора имеет критическое значение при переливании крови и, особенно, во время беременности. Несовместимость может привести к серьезным осложнениям, поэтому при переливании крови и планировании беременности определение резус-фактора является обязательной процедурой.
Распределение групп крови с учетом резус-фактора весьма неоднородно. Наиболее распространенной является группа крови О (первая группа) с резус-положительным фактором (Rh+), встречающаяся приблизительно у 35-40% населения. Группа крови AB с резус-отрицательным фактором (Rh-) является одной из самых редких – около 1% в общей популяции.
В редких случаях группа крови может временно изменяться под влиянием различных патологических состояний. Например, при некоторых тяжелых инфекционных заболеваниях с развитием некроза тканей, бактерии могут выделять ферменты, которые модифицируют антиген А1, превращая его в вещество, схожее с антигеном В. Это временное изменение исчезает после излечения инфекции.
Также, заболевания крови, такие как талассемия (наследственный недуг, характеризующийся снижением синтеза гемоглобина), могут приводить к ослаблению или полному подавлению синтеза антигенов А или В, что, фактически, меняет фенотип группы крови. Аналогичный эффект наблюдается и при некоторых онкологических заболеваниях крови. В этих случаях изменение группы служит дополнительным диагностическим маркером, помогающим врачам установить диагноз и назначить соответствующее лечение.
Хотя наличие или отсутствие антигенов АВО не является прямой причиной какого-либо конкретного заболевания, существуют исследования, указывающие на определенные корреляции между группой крови и риском развития некоторых болезней. Например, наблюдается статистически значимая тенденция к более высокой частоте рака желудка среди людей с группой крови А. Аналогичным образом, язвенная болезнь желудка и двенадцатиперстной кишки, по некоторым данным, встречается чаще у людей с группой крови О.
Важно подчеркнуть, что эти статистические данные не означают неизбежного развития заболевания у людей с соответствующей группой крови. Они лишь указывают на повышенный риск, который может быть обусловлен множеством других факторов, включая генетическую предрасположенность, образ жизни, питание и воздействие окружающей среды.
Беременность – удивительный процесс, в котором организм матери и развивающегося плода тесно взаимодействуют. Однако, иногда это может обернуться серьезными осложнениями, одним из которых является гемолитическая болезнь новорожденных (ГБН). ГБН возникает из-за несовместимости групп крови матери и ребенка.
Наиболее часто встречающийся сценарий – это ситуация, когда у матери первая группа крови (0), а у плода – вторая (A) или третья (B). Иммунная система женщины, рассматривая антигены группы крови плода как чужеродные вещества, начинает активно бороться с ними, вырабатывая антитела. Они проникают через плаценту и разрушают эритроциты малыша, что приводит к различным симптомам.
Проявления ГБН у новорожденных могут быть весьма разнообразны по степени тяжести. От относительно легких, таких как незначительная желтуха (пожелтение кожи и склер глаз), до достаточно серьезных – выраженная отечность всего тела (водянка плода), анемия (снижение уровня гемоглобина), увеличение печени и селезенки, скопление жидкости в различных полостях организма. В тяжелых случаях ГБН может представлять угрозу для жизни новорожденного.
Однако большинство случаев протекают без выраженных клинических проявлений, поскольку уровень антигенов А и В у плода ниже, чем у взрослого человека, и иммунная реакция матери не всегда бывает столь сильной, чтобы вызвать серьезные последствия. Для предотвращения развития серьезной ГБН у резус-отрицательных матерей (Rh-), вынашивающих резус-положительных (Rh+) детей, применяется профилактика с помощью специального препарата – иммуноглобулина Rh0(D). Он вводится приблизительно на 28-й неделе беременности и повторно в течение 72 часов после родов.
Механизм действия иммуноглобулина заключается в том, что он быстро связывается с резус-положительными эритроцитами плода, которые могли попасть в кровоток матери, нейтрализуя их. Благодаря этому, иммунная система не распознает эти эритроциты как чужеродные и не начинает вырабатывать антитела, что предотвращает развитие тяжелых форм ГБН.